Laserowa korekcja wzroku — operacja laserowa oczu
bezpieczna alternatywa dla tradycyjnych okularów i soczewek kontaktowych
trwała metoda przywracająca pełną ostrość widzenia
szybki i całkowicie bezbolesny zabieg
indywidualnie dopasowane procedury zabiegowe
10 letnia Gwarancja Lepszego Widzenia

Czym jest laserowa korekta wzroku?
Laserowa korekta wzroku to zaawansowana procedura okulistyczna, która rewolucjonizuje sposób, w jaki podchodzimy do leczenia wad refrakcji. Wykorzystując precyzyjną technologię laserową, umożliwia ona skuteczne usunięcie takich problemów jak krótkowzroczność, nadwzroczność czy astygmatyzm, które często objawiają się rozmytym i nieostrym widzeniem. Zabieg ten jest dostępny dla szerokiego grona pacjentów, obejmując osoby w wieku od 18 do 60 lat.
Jedną z największych zalet tej metody jest jej praktycznie bezbolesny charakter, co znacząco zwiększa komfort pacjenta podczas procedury. Warto podkreślić, że w większości przypadków laserowa operacja oczu pozwala pacjentom na całkowitą rezygnację z okularów lub soczewek kontaktowych, oferując im nową jakość życia i niezależność od tradycyjnych metod korekcji wzroku.
Jacy pacjenci mogą poddać się laserowej korekcji wzroku?
Laserowa korekta wzroku to nowoczesna metoda usuwania wady wzroku, która zyskuje coraz większą popularność wśród pacjentów. Operacja wzroku laserem jest skutecznym rozwiązaniem dla wielu osób borykających się z problemami ze wzrokiem, jednak nie każdy może się jej poddać.
Oto lista pacjentów, którzy mogą kwalifikować się do laserowej operacji oczu:
- Osoby, które ukończyły 18 lat, co zapewnia, że ich oczy są w pełni rozwinięte
- Pacjenci z ustabilizowaną wadą wzroku, co jest kluczowe dla trwałości efektów korekcji laserowej wzroku
- Osoby, które nie przyjmują leków mogących wpływać na gojenie się ran, takich jak sterydy, retinoidy czy leki przeciwzakrzepowe, co jest istotne dla bezpieczeństwa i skuteczności operacji wady wzroku
Jak przebiega kwalifikacja do laserowej korekcji wzroku?
Przed podjęciem decyzji o zabiegu laserowego usunięcia wady wzroku, konieczne jest przejście szczegółowej kwalifikacji, która pozwoli ocenić, czy pacjent jest odpowiednim kandydatem do tej procedury.
Kwalifikacja do laserowej korekcji wzroku obejmuje kompleksowe badanie okulistyczne trwające około 1-2 godziny. W trakcie wizyty przeprowadzane są szczegółowe badania diagnostyczne, w tym komputerowe badanie wady wzroku, ocena ostrości widzenia, pomiar ciśnienia wewnątrzgałkowego oraz badanie topografii rogówki. Lekarz przeprowadza również wywiad medyczny, analizując historię chorób oczu i ogólny stan zdrowia pacjenta. Na podstawie zebranych danych specjalista ocenia, czy pacjent kwalifikuje się do zabiegu laserowej operacji wzroku.

Jak przygotować się do laserowej korekty wzroku?
Przygotowanie do laserowej korekty wzroku to kluczowy etap, który może znacząco wpłynąć na powodzenie zabiegu i komfort pacjenta. Operacja laserowa oczu wymaga odpowiedniego podejścia i przestrzegania kilku istotnych zasad.
- Kontynuacja przyjmowania leków: Nie należy przerywać stosowania dotychczasowych leków, w tym środków hormonalnych (np. antykoncepcji), przez co najmniej 6 miesięcy przed i po laserowej operacji oczu. Zapewnia to stabilność organizmu i minimalizuje ryzyko powikłań.
- Rezygnacja z makijażu: Na co najmniej 24 godziny przed korekta laserową wzroku należy zrezygnować z makijażu. W dniu zabiegu twarz powinna być całkowicie czysta, a podczas kilkudniowego okresu rekonwalescencji warto powstrzymać się od stosowania kosmetyków.
- Planowanie odpoczynku: Choć większość pacjentów może wrócić do pracy już 24 godziny po laserowym usuwaniu wady wzroku, zaleca się zaplanowanie kilkudniowego odpoczynku. Pozwoli to oczom na odpowiednią regenerację i zwiększy komfort pacjenta.
- Zapewnienie transportu: Po operacji korekty wzroku prowadzenie samochodu jest niemożliwe, dlatego warto zaplanować przybycie do kliniki z osobą towarzyszącą, która zapewni bezpieczny powrót do domu.
- Wygodny strój: Dla zwiększenia komfortu podczas zabiegu korekcji laserowej wzroku, warto ubrać się wygodnie w dniu operacji.
- Unikanie alkoholu: Należy powstrzymać się od spożywania alkoholu na 24 godziny przed i około 48 godzin po korekcie wzroku laserem. Alkohol może powodować suchość oczu, co może negatywnie wpłynąć na proces gojenia.
- Rezygnacja z produktów zawierających alkohol: Przed operacją laserową wzroku warto unikać stosowania perfum, wody kolońskiej, dezodorantów i innych produktów o wysokiej zawartości alkoholu.
- Dieta w dniu kwalifikacji: W dniu badania kwalifikacyjnego do laserowej korekcji wzroku nie należy pić napojów gazowanych, energetycznych ani kawy.
- Lekki posiłek: Przed zabiegiem korekty wady wzroku zaleca się zjedzenie lekkiego posiłku, co pomoże utrzymać komfort pacjenta podczas procedury.
Jakie wady wzroku można laserowo skorygować?
Operacja laserowa oczu umożliwia trwałe pozbycie się najczęstszych problemów ze wzrokiem, eliminując konieczność noszenia okularów czy soczewek kontaktowych. Dzięki precyzyjnemu działaniu lasera, możliwe jest skorygowanie trzech głównych wad refrakcji: krótkowzroczności, dalekowzroczności i astygmatyzmu.
Laserowa korekta krótkowzroczności
Operacja laserowa krótkowzroczności pozwala na usunięcie wady sięgającej nawet do -8 dioptrii. Podczas zabiegu korekcji laserowej wzroku, rogówka jest modelowana tak, aby spłaszczyć jej powierzchnię, co umożliwia prawidłowe ogniskowanie obrazu na siatkówce.
Laserowa korekta dalekowzroczności
Operacja laserowa nadwzroczności umożliwia korektę wady do +3 dioptrii. Zabieg korekcji wzroku laserem polega na uwypukleniu rogówki, co poprawia zdolność oka do skupiania promieni świetlnych na siatkówce. Dzięki temu pacjenci mogą cieszyć się wyraźnym widzeniem zarówno z bliska, jak i z daleka, bez potrzeby używania okularów czy soczewek kontaktowych.
Laserowa korekta astygmatyzmu
Laserowa korekta astygmatyzmu jest możliwa przy wadzie wzroku sięgającej do 5 dioptrii. Operacja wady wzroku w tym przypadku polega na wyrównaniu nierówności rogówki, co eliminuje problem zniekształconego i nieostrego widzenia. Korekta laserowa wzroku przy astygmatyzmie przynosi pacjentom znaczną poprawę jakości widzenia, umożliwiając im wyraźne postrzeganie kształtów i konturów bez charakterystycznego rozmycia obrazu.

Jak wygląda i przebiega operacja laserowa oczu?
Laserowa operacja wady wzroku to rewolucyjna procedura okulistyczna, która umożliwia skuteczne usuwanie wady wzroku bez konieczności hospitalizacji. Ten jednodniowy zabieg korekcji wzroku przeprowadzany jest w znieczuleniu miejscowym przy użyciu kropli, co zapewnia pacjentom maksymalny komfort. Operacja laserowa oczu charakteryzuje się wysokim poziomem bezpieczeństwa, szybkością wykonania i minimalną inwazyjnością. Przed przystąpieniem do korekty laserowej wzroku, pacjent musi odbyć szczegółową wizytę kwalifikacyjną, podczas której lekarz przeprowadza kompleksowe badanie oczu, obejmujące pomiar wady wzroku i grubości rogówki. Ta dokładna diagnostyka jest kluczowa dla oceny ryzyka powikłań i wyboru optymalnej metody laserowego usuwania wady wzroku.
Przygotowanie do zabiegu wymaga zaprzestania noszenia soczewek kontaktowych na określony czas, co zapewnia stabilność rogówki i dokładność pomiarów. Sama operacja wady wzroku trwa około 20 minut, z czego aktywne działanie lasera zajmuje zaledwie 20 sekund. Laserowa korekta wzroku jest praktycznie bezbolesna. Po zakończeniu korekty wzroku laserem, pacjent otrzymuje specjalne krople do oczu, które należy stosować zgodnie z zaleceniami lekarza. W pierwszych dniach po zabiegu korekcji laserowej wzroku mogą wystąpić przejściowe objawy, takie jak dyskomfort, pieczenie, łzawienie czy światłowstręt.
W okresie rekonwalescencji po laserowej operacji oczu należy unikać pocierania oczu, intensywnego wysiłku fizycznego i nadmiernej ekspozycji na słońce, a także dbać o zapobieganie infekcjom. Poprawa widzenia następuje stopniowo, a pełna stabilizacja efektów korekty wady wzroku może nastąpić do 3 miesięcy.
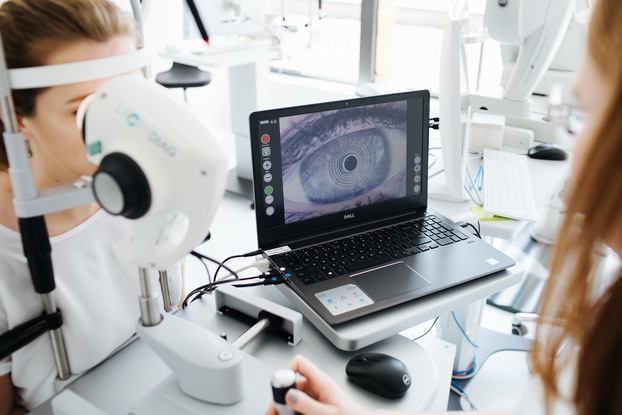
Wykonujemy najbardziej rozbudowane badanie kwalifikacyjne do laserowej korekcji wzroku
Czego nie wolno robić po laserowej korekcji wzroku?
Laserowa korekta wzroku to zaawansowana procedura okulistyczna, która wymaga odpowiedniej opieki pooperacyjnej. Aby zapewnić optymalne rezultaty i uniknąć potencjalnych komplikacji, pacjenci muszą przestrzegać określonych zaleceń po zabiegu.
- Nie przecierać oczu: Należy bezwzględnie powstrzymać się od pocierania oczu przez kilka tygodni po zabiegu korekcji laserowej wzroku. Może to zaburzyć proces gojenia i potencjalnie uszkodzić delikatną powierzchnię rogówki.
- Brak intensywnego wysiłku fizycznego: Przez co najmniej tydzień po operacji wady wzroku należy unikać intensywnych ćwiczeń i sportów kontaktowych. Nadmierny wysiłek może zwiększyć ciśnienie wewnątrzgałkowe i wpłynąć negatywnie na proces gojenia.
- Unikanie ekspozycji oczu na wodę: Przez około 2 tygodnie po laserowej operacji oczu należy unikać kontaktu oczu z wodą z basenu, jacuzzi czy prysznica. Woda może zawierać bakterie, które mogą prowadzić do infekcji.
- Unikanie makijażu: Przez co najmniej tydzień po korekcie wzroku laserem nie należy stosować makijażu oczu. Kosmetyki mogą zawierać cząsteczki, które mogą podrażnić oczy lub zaburzyć proces gojenia.
- Nie prowadzić pojazdów mechanicznych: W pierwszych dniach po zabiegu korekcji laserowej wzroku nie wolno prowadzić pojazdów. Należy poczekać na zgodę lekarza, która zwykle jest wydawana po pierwszej wizycie kontrolnej.
- Nie przebywać w zapylonych pomieszczeniach: Przez kilka tygodni po operacji korekty wzroku należy unikać miejsc o dużym zapyleniu, które mogą podrażnić oczy i zwiększyć ryzyko infekcji.
Jakie są przeciwwskazania do laserowej korekty wzroku?
Laserowa korekta wzroku, choć jest skuteczną metodą usuwania wady wzroku, nie jest odpowiednia dla każdego. Istnieją pewne przeciwwskazania do operacji laserowej oczu, które mogą wykluczyć pacjenta z możliwości poddania się zabiegowi. Oto najważniejsze z nich:
- Ciąża i karmienie piersią: Kobiety w ciąży lub karmiące piersią nie powinny poddawać się laserowej korekcji wzroku ze względu na zmiany hormonalne, które mogą wpływać na stabilność wady wzroku i proces gojenia.
- Choroby oczu: Schorzenia takie jak zaćma, jaskra, zwyrodnienie plamki żółtej czy zapalenie rogówki stanowią przeciwwskazanie do zabiegu korekcji laserowej wzroku. Mogą one zwiększać ryzyko powikłań lub negatywnie wpływać na efekty operacji.
- Choroby ogólnoustrojowe: Cukrzyca, reumatoidalne zapalenie stawów, toczeń rumieniowaty układowy i inne choroby autoimmunologiczne mogą wykluczać możliwość przeprowadzenia laserowej operacji oczu. Schorzenia te mogą wpływać na proces gojenia i zwiększać ryzyko komplikacji po zabiegu korekty wady wzroku.
Jak długo goi się oko po laserowej korekcie wzroku?
Proces gojenia oka po laserowej korekcie wzroku jest indywidualny i zależy od zastosowanej metody oraz reakcji organizmu pacjenta. Większość pacjentów odczuwa znaczną poprawę widzenia już w ciągu 24-48 godzin po zabiegu, jednak pełna stabilizacja wzroku może nastąpić w okresie nawet do kilkunastu tygodnii po wykonanej procedurze.
Jak długo utrzymują się efekty laserowej korekcji wzroku?
Efekty laserowej korekcji wzroku są zazwyczaj trwałe i utrzymują się przez wiele lat, a w większości przypadków przez całe życie pacjenta. Stabilizacja wzroku następuje stopniowo, przy czym znaczną poprawę widzenia można zaobserwować już w ciągu 24-48 godzin po zabiegu.
Czy to prawda może można stracić wzrok po laserowej korekcie wzroku?
Obawy dotyczące utraty wzroku po laserowej korekcji wzroku są powszechnym, lecz nieuzasadnionym mitem. W rzeczywistości, na całym świecie przeprowadza się rocznie miliony zabiegów laserowej operacji oczu, a do tej pory nie odnotowano przypadków całkowitej utraty wzroku w wyniku tej procedury. Specjaliści z renomowanych ośrodków okulistycznych, w tym eksperci z Londynu, podkreślają, że ryzyko utraty widzenia po zabiegu korekcji laserowej wzroku wykonanym przez doświadczonego chirurga jest znikome – szacuje się je na około 1 na 5 milionów przypadków. Ta statystyka jasno pokazuje, że laserowa korekta wzroku jest niezwykle bezpieczną metodą usuwania wad wzroku, a obawy przed utratą widzenia są nieuzasadnione.
Ile kosztuje zabieg laserowej korekcji wzroku?
Często za sprawą czynnika finansowego wiele osób odkłada podjęcie decyzji o laserowym usunięciu wady wzroku. Warto jednak pamiętać, że okulary oraz soczewki kontaktowe to cykliczny wydatek. Natomiast koszt zabiegu to jednorazowa inwestycja w lepszą jakość życia oraz wyraźniejsze widzenie.

Laserowa korekcja wzroku
Cena badań kwalifikacyjnych
Cena zabiegu
Zaufali nam
Krzysztof Jankowski Jankes
prezenter radiowy
„Dziękuję doktorowi Krzywickiemu oraz całemu zespołowi Optegra Warszawa (dawniej Vidium Medica) za fantastyczną opiekę i przywrócenie ostrości wzroku na wszystkie odległości. Nie rezygnuję z okularów, bo się z nimi lubię i są dość charakterystyczne dla mojego wizerunku. Poza tym chodzenie w tzw. zerówkach to zupełnie co innego. I co najważniejsze, teraz to ja wybieram kiedy chcę mieć okulary na nosie, a nie odwrotnie.”


Michał Kubiak
Kapitan reprezentacji Polski w siatkówce, Mistrz Świata 2014 i 2018
„Dziękuję wszystkim ludziom, którzy przyczynili się do wyleczenia moich oczu. Jestem w stanie spokojnie trenować i grać bez martwienia się, że soczewka wypadnie w trakcie meczu.Mój komfort życia poprawił się. Wstając rano, nie muszę już zakładać soczewek czy szukać okularów, dlatego jestem szczęśliwym człowiekiem!”
Małgorzata Rozenek-Majdan
prezenterka telewizyjna
„Chciałabym bardzo podziękować za profesjonalizm i wspaniałą opiekę całemu personelowi kliniki, bo gdy każda klinika bała się dokonać laserowej korekcji wzroku, to Optegrze Centrum Nowoczesnej Okulistyki (dawniej Vidium Medica), dzięki najnowocześniejszemu laserowi, podjął się zabiegu. Nosiłam okulary i soczewki od 10. roku życia (każdy kto ma wadę zbliżoną do -8 wie, jaki to kłopot). Nie noszę ich od tygodnia i nigdy nie widziałam lepiej niż teraz.”


Maja Bohosiewicz
aktorka
“Od 15 lat nosiłam soczewki kontaktowe, raz lepiej, raz gorzej dobrane. W tym roku poszłam na konsultacje do Optegry (dawniej Vidium Medica) i przeszłam kwalifikacje do zabiegu metodą Lentivu® (SMILE), którą lekrze dobrali do mojego stylu życia. Po niej właściwie od razu można wrócić do aktywności fizycznej czy makeupu. Zabieg NIE BOLI a cały strach jest w psychice. 3dni później na kontroli, okazało się, że w prawym oku widzę 120% normy! Nie wiem czy ktoś z was nosi soczewki, ale ja wciąż nie mogę uwierzyć ze otwieram rano oczy i WIDZĘ!”
Mateusz Pągowski vel PAGO
profesjonalny gracz Counter Strike
„Stało się! Oczka naprawione, w końcu przestałem być ślepakiem! Moja wada -8.0 i -7,5 została całkowicie wyzerowana. Podziękowania dla wybitnych specjalistów – całej kliniki Optegra (dawniej Vidium Medica). Wkrótce zobaczycie jak będę teraz strzelać!”

Filip Lato
wokalista
“Jestem mega szczęśliwy! Po wielu latach w okularach i soczewkach znowu wszystko widzę! Ogromne podziękowania dla dra Krzywickiego i całego zespołu! Jedyne czego żałuję, to że nie zdecydowałem się na to wcześniej”
Paweł Fajdek
czterokrotny Mistrz Świata w rzucie młotem
Pod koniec 2020 roku w Optegrze (dawniej Vidium Medica) w Krakowie, Paweł Fajdek przeszedł zabieg laserowej korekcji wzroku. Mamy nadzieję, że teraz będzie nas reprezentował co najmniej tak samo rewelacyjnie jak do tej pory;)

Nasi specjaliści – operatorzy

lek. med. Marcin Jawor
Jest certyfikowanym przez WaveLight operatorem Laserów FS200 oraz EX500.
“Laserowe metody korekcji wad wzroku należą do jednych z najczęstszych chirurgicznych procedur wykonywanych na świecie. Ze względu na ogromny przełom w technologii laserowej, są wyjątkowo bezpieczne i niezwykle precyzyjne. Ryzyko zakażenia bakteryjnego rogówki w trakcie zabiegu jest skrajnie niskie, w porównaniu do ryzyka u osób noszących soczewki kontaktowe. Każdy zabieg laserowej korekcji wzroku, wykonywany jest dopiero po serii wielu specjalistycznych badań, mających wykluczyć osoby dla których taki zabieg nie będzie odpowiedni.”

dr n.med. Katarzyna Buczak-Gasińska
Jest członkiem The European Society of Cataract and Refractive Surgeons.
“Jestem autorem szeregu prac naukowych. W 2011 roku uzyskałam tytuł doktora nauk medycznych. W tym samym roku odbyłam staż z chirurgii dróg łzowych w Klinice Okulistyki St. Josefs Hospital w Hagen (Niemcy pod kierunkiem prof. H.W. Meyer-Rusenberga). Specjalizuję się w kwalifikacji Pacjentów do nowoczesnych zabiegów korekcji wzroku. W Optegrze przeprowadzam zabiegi laserowej korekcji wzroku.”

lek. med. Piotr Krzywicki
Należy do grona jednych z najbardziej doświadczonych chirurgów refrakcyjnych.
“Znajduję się w wąskim gronie referencyjnych chirurgów firmy Staar. Jestem konsultantem z zakresu chirurgii refrakcyjnej, chirurgii zaćmy, stożka rogówki, chirurgii estetycznej i zeza. W Optegrze wykonuję zabiegi laserowej korekcji wad wzroku, stożka rogówki oraz wszczepiam soczewki wewnątrzgałkowe w leczeniu zaćmy i korekcji starczowzroczności. W pracy najważniejsza jest dla mnie rozmowa z Pacjentem i wsłuchanie się w jego potrzeby.“
FAQ
Czy zabieg jest bolesny?
To jedna z najczęstszych obaw Pacjentów, dlatego warto podkreślić, że zabieg ten nie jest bolesny. Przed rozpoczęciem procedury lekarz zakrapla oko znieczulającymi kroplami o natychmiastowym działaniu. Nie musisz się więc martwić o ból ani dyskomfort podczas zabiegu. Podczas jego trwania możesz jedynie odczuć lekki ucisk bądź minimalny dyskomfort spowodowany przytrzymywaniem powiek specjalną rozwórką okulistyczną.
Czy zabieg się uda, jeśli się poruszę?
Nasze kliniki okulistyczne korzystają z najnowocześniejszego sprzętu, o czym świadczy m.in. fakt, że jesteśmy Centrum Referencyjnym ZEISS. Dzięki nowej technologii jesteśmy w stanie zagwarantować bezpieczeństwo zabiegu. W przypadku ruchu Pacjenta, działanie lasera automatycznie zostaje wstrzymane.
Laserowa korekcja wzroku a korygowanie krótkowzroczności, dalekowzroczności i astygmatyzmu
Pacjenci, którzy zmagają się z krótkowzrocznością, dalekowzrocznością i astygmatyzmem, mogą poddać się zabiegowi, by skorygować swoją wadę widzenia.
Jak szybko możemy wrócić do normalnej aktywności?
Czas rekonwalescencji i powrót do normalnej aktywności po zabiegu laserowej korekcji wzroku zależą od wybranej metody i indywidualnego stanu oczu. Do codziennych czynności, takich jak oglądanie telewizji czy robienie makijażu można powrócić już po 24-48 godzinach od zabiegu. Jednak należy pamiętać, że niektóre formy aktywności fizycznej, takie jak korzystanie z sauny, pływanie, intensywny wysiłek fizyczny bądź ekspozycja na słońce potrzebują dłuższego czasu rekonwalescencji (od kilku dni do kilku miesięcy). Należy stosować się do zaleceń lekarza oraz unikać ryzyka zakażenia lub uszkodzenia oczu.
Czy zabieg laserowej korekcji może doprowadzić do utraty wzroku?
Laserowa korekcja wady wzroku jest obecnie jednym z najbezpieczniejszych i najczęściej wykonywanych zabiegów na świecie. Doświadczenie specjalistów oraz najnowocześniejszy sprzęt laserowy, jakim dysponujemy, pozwala niemal całkowicie wyeliminować pojawienie się jakichkolwiek, nawet najmniejszych komplikacji zarówno podczas, jak i po zabiegu.
Czy duża wada wzroku jest przeciwwskazaniem do zabiegu?
Nasze zaawansowane lasery pozwalają nam skorygować wady wzroku od +3 do -8 dioptrii i do 5 dioptrii astygmatyzmu w ramach jednej procedury. Warunkiem koniecznym jest jednak brak przeciwwskazań do leczenia laserowego. Kluczowym elementem wpływającym na zakres możliwej korekcji jest odpowiednia grubość rogówki. Dzięki dużej liczbie metod, z których korzystamy, możemy dostosować się do potrzeb każdego Pacjenta.
Czy zabieg może być wykonany na obojgu oczach za jednym razem?
Tak. Zabieg laserowej korekcji najlepiej jest wykonać na obu gałkach ocznych jednocześnie, po to, aby zapewnić jak najlepszy komfort widzenia obuocznego po zabiegu.
Ile czasu trwa badanie kwalifikacyjne oraz zabieg?
Badanie kwalifikacyjne do laserowej korekcji wzroku trwa ok. 1-3 godziny, procedura zabiegowa to około 20 minut, przy czym sam czas działania lasera to kilkanaście sekund na jedno oko. W klinice spędzisz łącznie 2-3 godziny.
Czy po zabiegu klinika zapewnia opiekę medyczną?
Vidium zapewnia Pacjentom opiekę medyczną przed, w trakcie i po procedurze korekcji wzroku. Dotyczy to wizyt i konsultacji w klinice w przypadku wystąpienia jakichkolwiek dolegliwości związanych z przeprowadzonym wcześniej zabiegiem.
Czy powikłania są częste?
Mniej niż 1% operowanych ma powikłania. Należą do nich stany zapalne lub przymglenie rogówki, wtórny astygmatyzm. Czasem po zabiegu Pacjent czuje suchość oczu. Osoby z dużymi wadami i szerokimi źrenicami mają trudności z widzeniem po zmroku (olśnienia, aureole, spadek kontrastu). U około 4% Pacjentów korekcja wady nie jest pełna. U większości można ją poprawić po 12 miesiącach.
Czy zabieg laserowej korekcji wady wzroku wyklucza możliwość późniejszego usunięcia zaćmy?
Laserowa operacja oczu pozwala zniwelować wadę wzroku poprzez zmianę kształtu rogówki. Natomiast usunięcie zaćmy polega na operacyjnym usunięciu zmętniałej soczewki i zastąpieniu jej sztuczną soczewką wewnątrzgałkową. Dlatego laserowe metody korekcji wady wzroku nie uniemożliwiają późniejszego usunięcia zaćmy. Wykonując pomiary i obliczenia mocy soczewki do wszczepu, uwzględnia się przebytą laserową korekcję. Posługujemy się wtedy specjalnymi metodami obliczeniowymi i równaniami, które służą do planowania zabiegów zaćmy u osób, które przebyły wcześniej chirurgię refrakcyjną.
Warto wspomnieć o refrakcyjnej wymianie soczewki, czyli operacyjnej metodzie korekcji wady wzroku, która przeznaczona jest dla tych Pacjentów, którzy są po 40. roku życia i chcą się pozbyć okularów, natomiast nie kwalifikują się do laserowej korekcji wzroku. Jest to zabieg będący jednocześnie prewencją wobec zaćmy, która po wykonaniu tego zabiegu już nigdy nie wystąpi.
Czy wada może powrócić do stanu sprzed zabiegu?
Większość Pacjentów nie ma nawrotu, ale to nie znaczy, że osoba, która przeszła korekcję laserową, będzie bez okularów przez całe życie. Po 38. roku życia występuje prezbiopia (starczowzroczność), która wymaga stosowania okularów do czytania.
W klinikach Vidium dostępna jest metoda PRESBYOND® / Clearvu®. To najnowszy zabieg okulistyczny w ofercie dostępny dzięki zastosowaniu najnowocześniejszych rozwiązań technologicznych w dziedzinie okulistyki. PRESBYOND® / Clearvu® to metoda laserowej korekcji starczowzroczności, stosowana wyłącznie w Vidium. W jej zakres wchodzi cały proces diagnostyczny i terapeutyczny, począwszy od kwalifikacji poprzez zabieg Presbyond® aż po kompleksową opiekę pooperacyjną.
Czy soczewki kontaktowe przeszkadzają w zabiegu?
Rogówka zmienia swój kształt pod wpływem noszenia soczewek, co zaburza precyzję ważnych badań okulistycznych. Z tego powodu osoby używające twardych soczewek kontaktowych muszą przestać je nosić na około 4 tygodnie przed badaniem.
Zobacz więcej na temat laserowej korekcji wzroku
- Laserowa korekcja wzroku
- Co to jest laserowa korekcja wzroku?
- Przeciwwskazania do laserowej korekcji wzroku
- FemtoLASIK
- Lentivu® (ReLEx™ SMILE)
- EBK
- Jak przygotować się do zabiegu laserowej korekcji wzroku?
- Jak przebiega zabieg laserowej korekcji wzroku?
- Rekonwalescencja po zabiegu laserowej korekcji wzorku
- Laserowa korekcja wzroku a astygmatyzm
- Ceny zabiegów laserowej korekcji wzroku

